Ascolta il contenuto dell’articolo

Introduzione e descrizione della malaria
Introduzione alla Malaria
La malaria, conosciuta anche come paludismo, è una malattia infettiva acuta causata da parassiti del genere “Plasmodium”. Questi parassiti sono protozoi che si sviluppano e riproducono nel corpo umano (serbatoio del parassita) e possono causare sintomi gravi. Ci sono in natura cinque principali tipi di “Plasmodium” che possono infettare gli esseri umani:
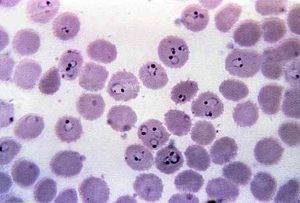
– “Plasmodium falciparum”: è il tipo più pericoloso e responsabile del maggior numero di decessi.
– “Plasmodium vivax”
– “Plasmodium malariae”
– “Plasmodium ovale”
– “Plasmodium knowlesi”: originariamente un parassita delle scimmie che ha la capacità di infettare anche gli esseri umani, soprattutto nel sud-est asiatico. Provoca la malaria nei macachi ma può anche contagiare gli esseri umani, sia naturalmente che artificialmente.
Il serbatoio primario del parassita è l’uomo infettato in maniera cronica.
Come si Trasmette la Malaria
La malaria si trasmette esclusivamente attraverso la puntura di zanzare femmine infette del genere *Anopheles*. È importante notare che queste zanzare non sono presenti in Italia e nella maggior parte dell’Europa, ma si possono trovare in alcune aree del bacino del Mediterraneo, come Grecia, Turchia, Egitto, Tunisia, Algeria e in alcune zone del Marocco. Le mutazioni del clima stanno creando situazioni che potrebbero favorire il riaccendersi di focolai di presenza di zanzara Anopheles anche sul territorio italiano.
La malaria è una delle malattie parassitarie più diffuse nel mondo, con una presenza significativa in Africa, America Centrale e del Sud, Asia e alcune zone dell’Oceania.
Ciclo di Vita del Parassita
Una volta nel corpo umano, i parassiti della malaria si moltiplicano nel fegato e, dopo un periodo di incubazione variabile, infettano i globuli rossi.
Sintomi della Malaria
I sintomi della malaria possono essere molto diversi e presentarsi contemporanenamente o singolarmente. I più comuni includono:
– Febbre alta (che può anche frequentemente non presentarsi)
– Mal di testa e sensazione di confusione, in particolare dolore nucale e sensazione di ovattamento;
– Tensione nei muscoli del collo;
– Brividi e sudorazione;
– Nausea, vomito e diarrea
I sintomi possono manifestarsi in modo grave o essere molto lievi e alternati.
Rischi e Complicazioni
Se non trattata con i farmaci appropriati, come l’Eurartesim®,farmaco a base di artemisinina e lumefantrina, la malaria può causare gravi danni agli organi e persino essere fatale. Una forma particolarmente grave è la malaria cerebrale, che può portare a complicazioni come la necrosi cerebrale a causa della formazione di microtrombi nel sistema microvascolare.
Resistenza ai Farmaci
Negli ultimi anni, i parassiti della malaria hanno sviluppato resistenza ai farmaci antimalarici, inclusa l’Artemisina, che è uno dei trattamenti più efficaci disponibili.
Prevenzione e Controllo
Il controllo della malaria si basa su metodi preventivi e curativi, tra cui:
– **Trattamenti farmacologici**: l’uso di terapie a base di artemisina in combinazione con altri farmaci.
– **Zanzariere trattate**: l’uso di zanzariere impregnate di insetticidi, come il DEET.
– **Repellenti per insetti**: l’applicazione di insetticidi e repellenti, con prodotti a base di neem consigliati per il controllo delle zanzare.
-l’utilizzo di insetticidi e repellenti per il controllo delle zanzare. (consigliati prodotti a base di neem).
In sintesi, la malaria è una malattia seria che richiede attenzione e misure preventive per proteggere la salute pubblica.
Agente infettivo e ciclo vitale
Il Plasmodium è un parassita, monocellulare, protozoo del genere Plasmodium (Regno Protista, Phylum Apicomplexa, Classe Sporozoea, Ordine Eucoccidiida). Cinque sono i tipi principali del parassita malarico: Pl. falciparum è il tipo con il più alto tasso di mortalità fra i soggetti infestati; Pl. Vivax; Pl. Malariae; Pl. ovalis; Pl. knowlesi , che è l’agente eziologico di malaria nelle scimmie, è diffuso nel sud-est asiatico. Provoca la malaria nei macachi ma può anche contagiare gli esseri umani. Il serbatoio del parassita è l’uomo infettato in maniera acuta o cronica.
Ci sono cinque specie principali di Plasmodio che possono infettare l’uomo:
P. falciparum: è endemico in Africa tropicale, minore prevalenza in Asia ed America Latina. E’ il plasmodio con il più alto tasso di mortalità;
P. vivax: è il più diffuso, si ritrova ovunque nelle zone tropicali; in Africa è presente a focolai nel territorio, a macchia di leopardo; è invece endemico in America Latina ed in Asia; è presente anche in alcune zone temperate e persiste anche in aree ristrette del bacino del mediterraneo, dove la zanzara Anopheles è ancora presente.
P. ovale: è presente e si èdiffusa principalmente nell’ Africa occidentale tra i due tropici.
P. malariae: è ubiquitario, a bassa prevalenza, ma con una distribuzione non uniforme sul territorio.
La diagnosi di specie è importante perché la malaria da P. falciparum è potenzialmente la più aggressiva, lesiva e se non curata mortale.
La riproduzione della zanzara vettrice avviene a temperature non inferiori ai 18°C. Se la temperature scende non deve rimanere per periodi prolungati di tempo. Anche la sopravvivenza dell’insetto è legato alla temperatura. La trasmissione del parassita avviene attraverso la puntura della zanzara. E’ facilitata durante tutto il periodo dell’anno nelle aree in cui la temperatura è costantemente sopra i 24° C. Nei territori con temperature più basse la trasmissione tende a seguire ritmi stagionali. La zanzara vive dalle tre a sei settimane, raramente supera i due mesi di vita, e si sposta nel raggio di 1 o 2 chilometri. Venti e condizioni ambientali particolari possono portare le zanzare anche a distanze di decine di chilometri.
La malaria da Plasmodium vivax ha un tempo di incubazione più lungo. Può durare anche alcuni mesi. Si presenta clinicamente come la malaria da P. falciparum con attacchi febbrili irregolari, seguiti da sudorazioni profuse e defervescenza. Si può evidenziare aumento del volume della milza (splenomegalia) raramente lesioni o rottura splenica. Dopo qualche attacco la sintomatologia si esaurisce, ma può avere un andamento recidivante per la persistenza di forme intraepatiche “cosidette dormienti” chiamate “ipnozoiti”. In questi casi e con questo tipo di malaria può manifestarsi la cosidetta “febbre terzana benigna”.
Se si assiste ad una coinfezione di due tipi di Plasmodio si manifesta una sintomatologia determinata dal ritmo di crescita del parassita sfasato, e si può manifestare una doppia forma terzana, con febbre continua e sintomi che si manifestano senza periodicità. La terapia con clorochina è ancora efficace, cura l’attacco malarico acuto ma non previene le ricadute e la cronicizzazione della malattia. Nei paesi africani del Golfo di Guinea dove la popolazione è priva di “antigene eritrocitario duffy”, il P. vivax è assente ed è sostituito da Plasmodium ovalis. Il quadro clinico è sostanzialmente sovrapponibile a quello di P. vivax.
Plasmodium malariae si manifesta con una forma meno aggressiva e più lieve. Il plasmodio può persistere per anni negli eritrociti con parassitemia bassissima e nelle recrudescenze la febbre si presenta con picchi ogni ¾ giorni. Forma quartana. Nella fascia pediatrica il Pl. malariae, ma anche gli altri tipi di malaria, a causa di infezioni ripetute possono causate patologie renali a livello glomerulare con infiammazioni membrano-proliferative, con proliferazione dell’endotelio glomerulare e del mesangio. Il danno di tipo infiammatorio è causato dal deposito di immunocomplessi a livello del mesangio del glomerulo renale. Il danno renale si manifesta con proteinuria importante, edema fino alla presenza di ascite nell’addome (sindrome nefrosica)
Il danno renale risulta essere permanente. La prognosi è sfavorevole e i pazienti progrediscono verso l’insufficienza renale cronica.
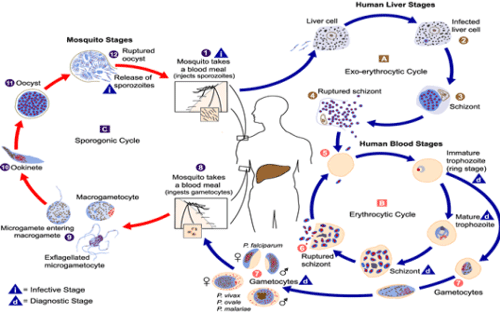
Ciclo vitale:
Il ciclo vitale del parassita avviene tra due ospiti: (1) zanzara Anopheles e (2) uomo.
- La “zanzara femmina” del tipo Anopheles è l’insetto “vettore” a cui si deve la trasmissione della malattia. La zanzara succhia il sangue da un individuo e, se questo è infetto, si infetta a sua volta. Una volta infetta la zanzara punge nuovamente un altro individuo per nutrirsi del suo sangue ed inocula lo sporozoita, ossia la forma del plasmodio maturato all’interno del suo intestino, nel torrente circolatorio della persona.
- Gli “sporozoiti” infestanti, dal torrente circolatorio, passando nella microcircolazione dell’acino epatico, vengono sequestrati dalle cellule del fegato. Entro un’ora dall’inoculazione si ritrovano tutti all’interno degli epatociti.
- All’interno delle cellule epatiche cominciano un fenomeno di maturazione e di moltiplicazione, trasformandosi in una formazione multicellulare, ancora unita insieme detta “schizonte”.
- Gli epatociti, infettati da questa formazione multicellulare parassitaria, che arriva a riempire l’intera cellula, vengono lesionati e si rompono, rilasciando nel torrente circolatorio, formazioni unicellulari “parassitarie” denominate “merozoiti”. Il passaggio avviene attraverso il sistema capillare intraepatico. Può avvenire che per il P. vivax ed P. ovalis, oltre agli schizonti intra epatociti, si possono presentare forme parassitarie unicellulari che rimangono allo stadio dormiente. Queste forme si chiamano ‘ipnozoiti’, e sono la causa delle recidive della malattia invadendo il circolo sanguigno dopo mesi o anche anni più tardi.[A] Recidiva:
per recidiva si intende una riaccensione della malattia causata dalla persistenza di merozoiti nel fegato (ipnozoiti) che ricominciano un nuovo ciclo eso-eritrocitario, 5-6 mesi dopo l’infezione.
È tipica delle infezioni da P. vivax e P. ovale nelle quali non sono state trattate le forme intraepatiche. - Dopo l’iniziale moltiplicazione nel fegato della durata media di 7/8 giorni, chiamata fase eso-eritrocita o schizogonica, il merozoita, suddivisosi in singole cellule, all’interno del torrente circolatorio, entra nei globuli rossi, dove si ciba dell’eme ferroso, e comincia una moltiplicazione asessuata all’interno di queste cellule, detta “schizogonia eritrocitaria”.
- Le forme parassitarie intraeritrocitarie, denominate “trofozoiti”, crescono e maturano, cibandosi di ferro, e in 2 o 3 giorni diventano “schizonti”. Queste formazioni cellulari parassitarie determinano la rottura del globulo rosso e si dividono nel torrente circolatorio in una moltitudine di “merozoiti”.[B] Fase invasiva:
corrisponde alla rottura dello schizonte e alla liberazione dei merozoiti che vanno a invadere altri eritrociti. Questo evento si manifesta con febbre intermittente, brivido scuotente, sudorazione, cefalea, artro-mialgie, talvolta riattivazioni di herpes labiale, prostrazione, dolore negli ipocondri, sindromi gastroenteriche (diarrea, vomito, dolore addominale). Nei bimbi si possono avere convulsioni febbrili. - I merozoiti, i parassiti malarici dispersi nel sangue, colonizzano altri globuli rossi. Queste cellule parassitarie intracellulari si cibano ancora di eme ferroso nelle cellule ematiche e crescendo maturano in trofozoiti. E così si riattiva un nuovo ciclo di maturazione. Questo meccanismo i globuli rossi e di maturazione e moltiplicazione intracellulare, è la causa dell’aumento dei parassiti nel sangue e delle gravi anemie emolitiche provocate dalla malattia.[C] Fase tardiva:
quando i cicli vitali dei diversi ceppi presenti nel torrente circolatorio si sono sincronizzati, compare la” febbre terzana” (tipico attacco malarico): brivido scuotente seguito da rialzo termico che si risolve dopo qualche ora con sudorazione profusa e uno stato di vaga euforia, e si “ripete ogni 48 ore”. La splenomegalia di solito compare dopo giorni o settimane; all’inizio è più comune l’epatomegalia. Pallore muco-cutaneo, ittero, urine ipercromiche (fortemente colorate) sono segni prognostici sfavorevoli. Nella maggioranza dei casi non trattati la malaria si risolve spontaneamente dopo 2 settimane; raramente dura più di un anno (mai più di 2 anni). - Alcuni parassiti si differenziano nel torrente circolatorio e prendono la strada dello stadio sessuato, i gametociti.
- I gametociti, ovvero le forme parassitarie sessuate, maschio, il microgametocita; femmina il macrogametocita; vengono ingeriti dalla zanzara femmina durante la puntura, ed infettano l’insetto.
- C) La moltiplicazione del parassita nella zanzara è conosciuta come ciclo dello sporogonio.
- I gametociti, attraverso i tubuli delle ghiandole salivari della zanzara finiscono nello stomaco della zanzara dove avviene la fecondazione del macrogametocita, la femmina, da parte del microgametocita, il maschio. L’unine tra macro e micro gametocita genera lo ‘zigote’.
- A questo punto lo zigote diventa mobile, si allunga e invade la parete intestinale della zanzara dove si differenzia in “oociste”;
L’oociste cresce e si sviluppa nella parete dell’intestino dove si divide in migliaia di sporozoiti. A questo punto gli sporozoiti migrano fino alle ghiandole salivari della zanzara. L’insetto, pungendo un individuo, inocula il parassita facendo ricominciare il ciclo.
[D] Recrudescenza:
è la ricaduta e quindi la riaccensione della malattia, dopo una fase di quiescenza. E’ causata dalla persistenza in circolo di forme intra-eritrocitarie (nei globuli rossi). È tipica delle infezioni da P. falciparum trattate in modo inadeguato (per qualità e/o durata del trattamento e per posologia) e può avere una latenza da qualche giorno a qualche settimana. Si può avere anche nelle infezioni da P. malariae con una latenza anche di molti anni.
L’infezione da P. falciparum è detta febbre terzana maligna, quella da P. vivax e da P. ovale è detta febbre terzana benigna e quella da P. malariae è detta febbre quartana in base all’occorrenza di febbre intermittente. Quelle di febbre “terzana” e “quartana” sono definizioni fuorvianti, perché solo una minima parte dei casi di malaria si presenta con febbre intermittente, ogni 48 ore (terzana, ogni terzo giorno) od ogni 72 ore (quartana, ogni quarto giorno). La febbre terzana si osservava in Europa nelle zone endemiche per il P. vivax (terzana benigna) e negli immigrati: le navi infatti facevano viaggi di 1-2 settimane, e quando arrivavano in Europa, seguendo la storia naturale dell’infezione da P. falciparum, da intermittente irregolare la febbre si faceva terzana, se il malato non era morto nel frattempo o se non era stato trattato. La febbre terzana si osserva anche nei casi in cui si sia stati infettati da un unico ceppo di P. falciparum, evento non comune nelle aree endemiche, dove si è infettati più volte in sequenza e i cicli dei vari ceppi si sovrappongono con attacchi febbrili ad andamento irregolare.
La malaria non sempre si presenta con le tipiche febbri cliniche ma nel corredo dei sintomi malarici sono quasi costanti la cefalea nucale, i brividi, e l’alternanza del caldo e del freddo, con un malessere ingravescente. Le infezioni da P. falciparum non trattate o trattate in modo inadeguato possono provocare insufficienza renale, edema polmonare, ipertensione endocranica con coma e giungere all’exitus. La morte è provocata dall’impilamento delle cellule parassitate nel microcircolo di diversi organi vitali, in particolare nella circolazione cerebrale (malaria cerebrale), danneggiandoli. Nelle aree endemiche, i ripetuti contagi, a cui una persona è soggetta, sviluppano un livello elevato di anticorpi, che permette una resistenza alle infezioni. Nella maggior parte dei casi di infezione questi soggetti sono asintomatici pur portando nelle proprie cellule il parassita (portatori sani dell’infezione). I soggetti non immuni, in zona endemica, possono ammalare molto più facilmente di un soggetto considerato immune, e possono avere forme di malattie più gravi.Un esempio molto interessante è quello dell’evoluzione dell’antigene eritrocitario Duffy, il recettore attraverso il quale i merozoiti di P. vivax penetrano il globulo rosso. Gli eritrociti che non hanno questo antigene (Duffy negativi) sono refrattari all’infezione da parte di quel plasmodio. In Africa occidentale, una mutazione che elimina l’antigene dalla superficie degli eritrociti ma che non ha altre conseguenze cliniche ha raggiunto (probabilmente in varie migliaia di anni) la frequenza del 100% e quindi la maggior parte degli abitanti dell’Africa centrale e occidentale non viene infettata da questa specie di plasmodio.
Già dai primi anni ’50, a conclusione della Campagna quinquennale di Lotta Antimalarica, l’Italia era di fatto un paese libero da malaria ma, poiché alcuni sporadici casi di malaria da Plasmodium vivax continuarono fino al 1962, l’OMS ha ufficializzato questo risultato solo nel 1970. Da allora, in considerazione delle potenziali condizioni di reintroduzione della malaria in Italia, è stato attivato un sistema di sorveglianza.
Trasmissione e incubazione
Trasmissione:
avviene mediante puntura di zanzare femmine infette del genere Anopheles, le quali, succhiando il sangue infetto ed iniettando sangue infetto, trasferiscono l’infezione da uomo a uomo. Il maschio della zanzara non punge. Una volta iniettato in un uomo sano, il parassita comincia a moltiplicarsi esponenzialmente nel fegato e quindi, dopo 7 – 10 giorni, mediamente, si moltiplica nei globuli rossi. Le zanzare si infettano ingerendo il parassita, attraverso il pasto ematico infetto. Una volta dentro l’insetto, il parassita comincia un altro ciclo vitale: la fase riproduttiva che precede la trasmissione ad un altro individuo sano.
Incubazione:
si differenzia tra i diversi tipi di plasmodio. Il periodo di incubazione è mediamente di 7-14 giorni per l’infezione da P. falciparum, 8-14 per P. vivax e P. ovale, e di 7-30 giorni per P. malariae. Per alcuni ceppi di P. vivax l’incubazione si può protrarre per 8-10 mesi ed oltre; tale periodo può essere ancora più lungo per P. ovale.
Porta d’ingresso: è la cute, mediante la puntura della zanzara.
Distribuzione geografica
La malaria è presente in oltre 100 paesi del mondo, ma prevalentemente è confinata alle aree tropicali più povere dell’Africa, dell’Asia e dell’America Latina. Più del 90% dei casi e la grande maggioranza dei decessi si verificano nell’Africa tropicale ed equatoriale. Il Plasmodium falciparum è il principale tipo di malaria ed è la causa dei decessi provocati dalla malattia.
Sebbene la distribuzione della malaria nel mondo sia stata ridotta e confinata prevalentemente nelle zone tropicali, il numero di persone a rischio d’infezione ha raggiunto circa 3 miliardi e questo numero è suscettibile di aumento. Ogni anno si registrano nel mondo tra i 200 e i 300 milioni di casi di malaria con circa 500-600 mila decessi. Il 95% dei casi riguarda l’ Africa Sub-sahariana, con un impatto devastante sull’economia e lo sviluppo sociale della gran parte dei paesi colpiti.
Dopo le campagne di eradicazione della malaria nel mondo lanciate dall’Organizzazione Mondiale della Sanità (OMS) nel 1955, e interrotte per motivi tecnici ed economici alla fine degli anni ‘60, si è assistito negli anni successivi ad una recrudescenza della malaria, non solo nelle aree che avevano beneficiato dei buoni risultati delle campagne di eradicazione, ma anche nell’Africa Sub-sahariana, soprattutto a causa dell’insorgenza della resistenza di Plasmodium falciparum alla clorochina e ad altri farmaci antimalarici. (v. cartografia)
Mutazioni dell’emoglobina (S,C, beta e alfa-talassemie), degli enzimi glucosio-6-fostato deidrogensi e piruvato-chinasi, proteggono dalle forme gravi di malaria provocate da P.falciparum in portatori eterozigoti e, nel caso dell’emoglobina C, soprattutto in omozigosi. Le particolari proprietà delle catene dell’emoglobina e le condizioni di stress ossidativo provocate dell’infezione stessa, possono provocare l’emolisi degli eritrociti ostacolando la maturazione dei trofozoiti. Nonostante queste mutazioni siano dannose (quasi sempre letali in omozigosi), grazie alla protezione conferita nei confronti della malaria si trovano ad alte frequenze in popolazioni che vivono in zone endemiche (o ex endemiche) per malaria (bacino del mediterraneo, Africa sub-sahariana, sud-est asiatico). Tranne per l’emoglobina C,in queste popolazioni la frequenza delle mutazioni di resistenza è comunque destinata ad arrivare ad un valore di equilibrio (intorno al 15-20%) che rispecchia lo svantaggio dovuto alla letalità della mutazione ed il vantaggio rispetto alla malaria. Nelle zone non malariche, queste mutazioni generalmente sono molto rare o assenti poiché la loro letalità non è controbilanciata da effetti positivi.
Un esempio molto interessante è quello dell’evoluzione dell’antigene eritrocitario Duffy, il recettore attraverso il quale i merozoiti di P. vivax penetrano il globulo rosso. Gli eritrociti che non hanno questo antigene (Duffy negativi) sono refrattari all’infezione da parte di quel plasmodio. In Africa occidentale, una mutazione che elimina l’antigene dalla superficie degli eritrociti ma che non ha altre conseguenze cliniche ha raggiunto (probabilmente in varie migliaia di anni) la frequenza del 100% e quindi la maggior parte degli abitanti dell’Africa centrale e occidentale non viene infettata da questa specie di plasmodio.
Già dai primi anni ’50, a conclusione della Campagna quinquennale di Lotta Antimalarica, l’Italia era di fatto un paese libero da malaria ma, poiché alcuni sporadici casi di malaria da Plasmodium vivax continuarono fino al 1962, l’OMS ha ufficializzato questo risultato solo nel 1970. Da allora, in considerazione delle potenziali condizioni di reintroduzione della malaria in Italia, è stato attivato un sistema di sorveglianza.
Sintomi e segni
Sintomi:
inizialmente i sintomi della malaria si presentano talvolta con caratteristica simil influenzale tra gli 8 ed i 30 giorni dopo l’infezione.
Fase invasiva:
corrisponde alla rottura dello schizonte e alla liberazione dei merozoiti che vanno a invadere altri eritrociti. Si manifesta con febbre intermittente, brivido scuotente, sudorazione, cefalea, artro-mialgie, talvolta riattivazioni di herpes labiale, prostrazione, dolore negli ipocondri, sindromi gastroenteriche (diarrea, vomito, dolore addominale). Nei bimbi si possono avere convulsioni febbrili.
Fase tardiva:
quando i cicli vitali dei vari ceppi presenti si sono sincronizzati, compare la febbre terzana (tipico attacco malarico): brivido scuotente seguito da rialzo termico che si risolve dopo qualche ora con sudorazione profusa e uno stato di vaga euforia, e si ripete ogni 48 ore. La splenomegalia di solito compare dopo giorni o settimane; all’inizio è più comune l’epatomegalia. Pallore muco-cutaneo, ittero, urine ipercromiche (fortemente colorate) sono segni prognostici sfavorevoli. Nella maggioranza dei casi non trattati la malaria si risolve spontaneamente dopo 2 settimane; raramente dura più di un anno (mai più di 2 anni).
Recrudescenza:
è la ricaduta causata dalla persistenza in circolo di forme intra-eritrocitarie (nei globuli rossi). È tipica delle infezioni da P. falciparum trattate in modo inadeguato (per qualità e/o durata del trattamento e per posologia) e può avere una latenza da qualche giorno a qualche settimana. Si può avere anche nelle infezioni da P. malariae con una latenza anche di molti anni.
Recidiva:
per recidiva si intende una ricaduta causata dalla persistenza di merozoiti nel fegato (ipnozoiti) che ricominciano un nuovo ciclo eso-eritrocitario, 5-6 mesi dopo l’infezione.
È tipica delle infezioni da P. vivax e P. ovale nelle quali non sono state trattate le forme intraepatiche.
L’infezione da P. falciparum è detta febbre terzana maligna, quella da P. vivax e da P. ovale è detta febbre terzana benigna e quella da P. malariae è detta febbre quartana in base all’occorrenza di febbre intermittente. Quelle di febbre “terzana” e “quartana” sono definizioni fuorvianti, perché solo una minima parte dei casi di malaria si presenta con febbre intermittente, ogni 48 ore (terzana, ogni terzo giorno) od ogni 72 ore (quartana, ogni quarto giorno). La febbre terzana si osservava in Europa nelle zone endemiche per il P. vivax (terzana benigna) e negli immigrati: le navi infatti facevano viaggi di 1-2 settimane, e quando arrivavano in Europa, seguendo la storia naturale dell’infezione da P. falciparum, da intermittente irregolare la febbre si faceva terzana, se il malato non era morto nel frattempo o se non era stato trattato. La febbre terzana si osserva anche nei casi in cui si sia stati infettati da un unico ceppo di P. falciparum, evento non comune nelle aree endemiche, dove si è infettati più volte in sequenza e i cicli dei vari ceppi si sovrappongono con attacchi febbrili ad andamento irregolare.
La malaria non sempre si presenta con le tipiche febbri cliniche ma nel corredo dei sintomi malarici sono quasi costanti la cefalea nucale, i brividi, e l’alternanza del caldo e del freddo, con un malessere ingravescente. Le infezioni da P. falciparum non trattate o trattate in modo inadeguato possono provocare insufficienza renale, edema polmonare, ipertensione endocranica con coma e giungere all’exitus. La morte è provocata dall’impilamento delle cellule parassitate nel microcircolo di diversi organi vitali, in particolare nella circolazione cerebrale (malaria cerebrale), danneggiandoli. Nelle aree endemiche, i ripetuti contagi, a cui una persona è soggetta, sviluppano un livello elevato di anticorpi, che permette una resistenza alle infezioni. Nella maggior parte dei casi di infezione questi soggetti sono asintomatici pur portando nelle proprie cellule il parassita (portatori sani dell’infezione). I soggetti non immuni, in zona endemica, possono ammalare molto più facilmente di un soggetto considerato immune, e possono avere forme di malattie più gravi.
Mutazioni dell’emoglobina (S,C, beta e alfa-talassemie), degli enzimi glucosio-6-fostato deidrogensi e piruvato-chinasi, proteggono dalle forme gravi di malaria provocate da P.falciparum in portatori eterozigoti e, nel caso dell’emoglobina C, soprattutto in omozigosi. Le particolari proprietà delle catene dell’emoglobina e le condizioni di stress ossidativo provocate dell’infezione stessa, possono provocare l’emolisi degli eritrociti ostacolando la maturazione dei trofozoiti. Nonostante queste mutazioni siano dannose (quasi sempre letali in omozigosi), grazie alla protezione conferita nei confronti della malaria si trovano ad alte frequenze in popolazioni che vivono in zone endemiche (o ex endemiche) per malaria (bacino del mediterraneo, Africa sub-sahariana, sud-est asiatico). Tranne per l’emoglobina C,in queste popolazioni la frequenza delle mutazioni di resistenza è comunque destinata ad arrivare ad un valore di equilibrio (intorno al 15-20%) che rispecchia lo svantaggio dovuto alla letalità della mutazione ed il vantaggio rispetto alla malaria. Nelle zone non malariche, queste mutazioni generalmente sono molto rare o assenti poiché la loro letalità non è controbilanciata da effetti positivi.
Diagnosi e trattamento
Attualmente la pratica diagnostica si basa su due approcci: quello clinico che identifica i sintomi della malattia, e quello volto a isolare e riconoscere l’agente causale, utilizzando test immunocromatografici o, molto più comunemente, con osservazioni al microscopio.
Il quadro clinico può presentarsi fortemente atipico in persone sottoposte a chemioprofilassi antimalarica a dosaggi inadeguati o con farmaci non più efficaci per fenomeni di resistenza, o che siano parzialmente immuni dopo lunghe permanenze in aree endemiche, nonché nella prima infanzia.
Per porre diagnosi di malaria deve essere preparato uno striscio di sangue prelevato dalla puntura di un dito. Lo striscio è fissato con metanolo prima della colorazione; la goccia spessa è colorata senza essere fissata. Nelle infezioni da P. falciparum, la densità del parassita dovrebbe essere stimata contando la percentuale di emazie infettate, non il numero dei parassiti.
Può essere fatta seguendo diversi tipi di approccio.
Microscopia
– Esame striscio e goccia spessa, colorazione Giemsa
– Ricerca acido nucleico Plasmodio, test rapido UV
– ‘Quantitative buffy coat method (QBCTM, Becton-Dickinson)’
Esami immunologici
– IFI test (immunofluorescenza indiretta)
– altri test si basano sulla cattura della proteina II (PfHRP-II)
Studio attività enzimatiche o antigeniche associate al parassita
-Determinazione dell’antigene (histidine rich protein-2, HRP-2) associato con il parassita della malaria (P. falciparum e P. vivax).
-Determinazione dell’enzima lattato deidrogenasi del Plasmodio (pLDH) sia medianta la sua attività enzimatica che mediante immunoassay.
Tecniche biologia molecolare
– PCR
TRATTAMENTO
Trattamento:
I plasmodi sono diventati fortemente resistenti a quasi tutti i farmaci che sono stati prodotti per combatterli, così come a numerosi insetticidi utilizzati per disinfestare le zone malariche. La resistenza alla clorochina, l’antimalarico meno costoso e più diffuso, è ormai comune in tutta l’Africa sudorientale. In queste stesse zone si è ormai affermata una forma di resistenza anche ad un altro farmaco, alternativo alla clorochina e altrettanto economico, la sulfadossina-pirimetamina. Molti Paesi sono così costretti a utilizzare nuove combinazioni di farmaci molto più costosi. Una rapida risposta all’insorgenza, con trattamento farmacologico con i farmaci più recentemente sviluppati e dati in combinazione, in alternativa alle monoterapie tradizionali, può ridurre significativamente il numero di morti. L’uso esteso e poco controllato di terapie a base di chinolina e di antifolati ha contribuito ad aumentare lo sviluppo delle resistenze. Nell’ultima decade, un nuovo gruppo di antimalarici, diversi composti combinati dell’artemisinina (ATCs), stanno dando ottimi risultati terapeutici anche nell’arco di una settimana, con riduzione della presenza di plasmodio e quindi della sua capacità di trasmissione e miglioramento dei sintomi della malaria.
Sul fronte vaccini, la ricerca non ha ancora prodotto un vaccino effettivo anche se esistono diversi possibili candidati su cui gli scienziati stanno lavorando, soprattutto grazie al completamento della sequenza genomica del Plasmodium.
Esistono però numerose misure di prevenzione e di profilassi a basso costo, che vengono promosse soprattutto nei Paesi africani dalla Global Partnership Roll Back Malaria coordinata dall’Organizzazione mondiale della sanità, che vedeva riunite più di 90 istituzioni internazionali nel tentativo di dimezzare il numero di malati di malaria entro il 2010. L’uso di zanzariere trattate con insetticidi e di trattamenti preventivi a intermittenza con farmaci antimalarici può significativamente ridurre l’incidenza della malattia nelle zone endemiche, sia tra i bambini che tra le donne in gravidanza, soggetti particolarmente vulnerabili.
Prevenzione e vaccinazione
Controllo e prevenzione
i fattori che possono favorire lo sviluppo di un’epidemia sono sia naturali, come una variazione climatica o un’inondazione, che antropici, come una guerra o lo sviluppo di opere agricole, di dighe, di miniere o l’incapacità di esercitare un controllo sulla zanzara, il vettore del plasmodio. Grandi movimenti migratori interni a un continente favoriscono ancor più l’esposizione di popolazione vulnerabile al parassita. La combinazione di fattori meteorologici, socioeconomici ed epidemiologici, sia a livello locale che globale, può permettere una previsione del rischio di epidemie, soprattutto se dovute a fattori antropici. Lo studio accurato dei fenomeni epidemici del passato e la costruzione di una rete di monitoraggio e di un database per registrare l’occorrenza e la prevalenza della malaria nelle diverse zone diventano quindi importanti strumenti di prevenzione.
-La protezione dalla puntura degli insetti è la prima precauzione da prendere per prevenire la malaria.
Questo si può attuare mediante una serie di abitudini comportamentali (alla sera e al mattino indossare indumenti ampi che giungano a coprire polsi e caviglie; in certe zone adottare l’impiego di zanzariere che avvolgono il letto durante la notte, meglio se impregnate di insetticida) o mediante l’uso di presidi chimici (repellenti ad uso cutaneo ad esempio a base di DEET, uso di spirali zanzarifughe al piretro, uso di altri piretroidi di sintesi e mediante fornelletti elettrici) o, meglio ancora, a base di sostanze naturali.
La profilassi farmacologica è un mezzo importante per evitare il rischio di contrarre la malaria; il parassita, inoculato dall’insetto vettore, viene ucciso dal farmaco prima di poter esercitare i suoi nefasti effetti sul malcapitato individuo.
Perché possa essere prescritta la profilassi farmacologica più idonea per ogni singolo viaggiatore, è consigliato rivolgersi ad un Centro specializzato in malattie Tropicali o comunque ad un medico esperto nelle stesse. La profilassi farmacologica è strettamente individuale e può variare non solo da persona a persona, ma anche a seconda del Paese visitato, dalla durata della permanenza del viaggiatore nello stesso, nonché dal periodo dell’anno in cui viene effettuato il soggiorno.
Protezione meccanica
la prima difesa da attivare per evitare il rischio malarico consiste nell’evitare le punture delle zanzare. La zanzara femmina di Anopheles, vettore del parassita malarico, usa stimoli termici ed olfattori, ma anche visivi, per localizzare l’ospite da pungere per realizzare il suo pasto a base di sangue. In particolare viene attratta da concentrazioni di anidride carbonica. I colori scuri attirano l’insetto in questione che usa pungere al tramonto e durante le prime ore della notte. Alcuni profumi o fragranze naturali possono attirare le zanzare ed indurle alla puntura. – All’interno di abitazioni: ·la protezione delle finestre con retine trattate con insetticidi e l’utilizzo di zanzariere impregnate con insetticidi sopra i letti può conferire una buona protezione; l’impiego di aria condizionata diminuisce notevolmente il rischio di punture di insetti.
In ambiente esterno
utilizzare abiti che coprano bene, preferibilmente camicie con maniche lunghe e pantaloni lunghi, in particolare dal tramonto alla sera; consigliabile passare repellenti o insetticidi sui vestiti per diminuire ulteriormente il rischio di puntura.
I repellenti sono sostanze chimiche che allontanano l’insetto:
la maggior parte dei repellenti contiene DEET (N,N-diethyl-methyl-toluomide) sostanza molto attiva in uso da oltre 40 anni. ·;Altri repellenti sintetici sono attivi per circa 3-4 ore e vanno applicati periodicamente (ogni 3 ore circa) durante esposizione a rischio malaria. ·I repellenti non devono essere inalati o ingeriti e sono pericolosi su pelli irritate o sugli occhi. Vanno usati con prudenza nei bambini e mai applicati sulle loro mani perché facili strumenti di contaminazione degli occhi e della bocca. L’acqua può facilmente togliere dalla pelle i diversi tipi di repellenti.
Il repellente va applicato su tutta la parte del corpo scoperta: è provato che le zanzare possano pungere a meno di un centimetro da una zona coperta.
Si sconsiglia l’uso di repellenti :
nei bambini inferiori ad un anno di età;
ai residenti per lunghi periodi (tossicità da accumulo);
alle donne in gravidanza.
Gli insetticidi
sono sostanze chimiche che attaccano il sistema nervoso dell’insetto e lo uccidono.
Insetticidi sintetici a base di piretroidi (permetrina, deltametrina ed altre).
Insetticidi naturali a base di piretro (ottenuti dai fiori Crisantenum cineraricefolium).
Il piretro agisce sia come insetticida che come repellente.
Permetrina e deltametrina contenuti in molti insetticidi sono prodotti considerati poco tossici per i soggetti adulti e quindi possono essere utilizzati negli ambienti chiusi anche in presenza di bambini piccoli al di sotto dei due anni di età. Per loro adottare sostanze naturali
L’utilizzo degli insetticidi sui vestiti e sulle zanzariere mantiene la loro efficacia per circa 2-3 mesi . Per gli adulti non è considerato tossico.
Malaria e gravidanza
Le donne che risiedono in aree endemiche possiedono, nella maggior parte dei casi, una semi-immunità; questa può calare temporaneamente durante la gravidanza (con conseguenza anche drammatiche, soprattutto nelle primigravide) e si attenua col tempo negli individui che abbandonano le zone endemiche (scompare dopo 2 anni di distanza). Il rischio di morte da malaria della donna aumenta in gravidanza, il rischio di aborto e di parto di feto morto o aumenta l’incidenza di morte neonatale. Non andare in zone malariche a meno che non sia assolutamente necessario. L’OMS (Organizzazione Mondiale della Sanità) consiglia alle donne in gravidanza di non andare in vacanza in aree in cui ci sia trasmissione di P. falciparum clorochino-resistente.
Consigli in gravidanza:
essere molto diligenti nell’uso di misure di protezione contro le punture di zanzare;
utilizzare per profilassi la clorochina e il proguanil;
nelle aree con clorochino-resistenza del P. falciparum si deve usare l’associazione clorochina-proguanil nel primo trimestre di gravidanza; la meflochina può essere utilizzata solamente dal 4° mese di gravidanza in avanti;
non usare la Doxiciclina per profilassi;
cercare immediatamente assistenza medica se si sospetta la malaria e fare l’autotrattamento di emergenza (famaco di scelta è il chinino) solo se non è possibile trovare immediatamente un medico. Si deve ricorrere ad un medico comunque dopo l’autotrattamento.
La malaria e i bambini
I bambini sono considerati soggetti a rischio malaria poiché possono sviluppare forme perniciose che conducono all’exitus in tempi brevi.
Nelle aree endemiche i bimbi sono protetti per i primi 6 mesi dall’immunità passiva materna, data dagli anticorpi ereditati dalla madre, poi si ha una progressiva acquisizione di una “semi-immunità”, per successive esposizioni alle infezioni del plasmodio. Si hanno ricorrenti attacchi di malaria, dall’età di pochi mesi fino a 5-10 anni, prima di raggiungere uno stato di semi-immunità. Molti bimbi soffrono di ritardo di crescita e altri muoiono. Se i bimbi sopravvivono, mantengono la semi-immunità per continue reinfezioni, per tutta la vita, finché risiedono in area endemica. Questa viene considerata tale perché durante la vita si hanno ugualmente ricorrenti episodi di parassitemia, di breve durata e bassa carica, per lo più asintomatici o paucisintomatici (con pochi sintomi).
Non portare i neonati ed i bambini piccoli in aree malariche a meno che non sia assolutamente necessario;
proteggere i bambini dalle punture di zanzare; sono disponibili zanzariere per culle e lettini: tenere i bambini piccoli sotto la protezione di zanzariere nel periodo che va dall’alba al tramonto;
dare la profilassi antimalarica ai bambini ancora allattati al seno e a quelli che sono allattati al biberon poiché essi non sono protetti dalla profilassi che la madre ha eventualmente fatto prima;
la clorochina ed il proguanil possono essere somministrati con sicurezza ai neonati ed ai bambini piccoli. Per la somministrazione i farmaci possono essere indorati con marmellata, banane ed altri cibi;
non dare sulfadossina-pirimetamina o sulfalene-pirimetamina a neonati sotto i tre mesi d’età;
non dare doxiciclina per chemioprofilassi ai bambini sotto gli 8 anni d’età;
tenere tutti i farmaci antimalarici al di fuori della portata dei bambini rinchiusi in contenitori che non possono essere aperti dai bambini stessi. La clorochina è particolarmente tossica per i bambini se si eccede la dose raccomandata;
consultare immediatamente un medico se un bambino sviluppa una malattia febbrile. I sintomi di malaria nei bambini possono non essere tipici cosicché la malaria deve essere sempre sospettata. Nei bambini di età inferiore ai tre mesi la malaria deve essere sospettata perfino in caso di malattia non febbrile;
la febbre in un bambino di ritorno da un viaggio in area malarica dovrebbe essere considerata sintomo di malaria almeno che non sia provato il contrario;
in caso di autotrattamento il chinino può essere somministrato senza limiti di peso o di età. La meflochina può essere utilizzata al di sopra dei 15 Kg di peso.
L’OSM sconsiglia di portare in vacanza neonati e bambini piccoli in aree malariche, in particolare dove vi sia trasmissione di P. falciparum clorochino-resistente.
Notizie e bibliografia
Notizie
Dalle esperienze vissute nelle diverse aree tropicali una valutazione ed un parere personale sulla approvazione del nuovo vaccino per la malaria, (clicca per leggere l’articolo)
La GIORNATA MONDIALE DELLA MALARIA 2021
Bibliografia
Dagli studiosi ed esperti dell’Organizzazione Mondiale della Sanità
- World malaria report
- Global malaria program
-
Global technical strategy for malaria 2016-2030, 2021 update
- Malaria elimination certification process
- Countries and territories certified malaria-free by WHO










